Individuati in gran parte delle persone con dolori lombari, nella fase clinica vengono spesso trascurati in favore di asintomatiche lesioni discali …
Essi consistono in uno o più lipomi (a grappolo) che causano dolore cronico alla parte bassa della schiena, al gluteo e lungo la gamba (lateralmente alla coscia ed al polpaccio), tale da rendere difficile la seduta o la posizione eretta.
CENNI STORICI
Questa condizione è stata descritta per la prima volta da Ries nel 1937 come lipoma episacro-iliaco, il cui trattamento include iniezioni di anestetici o escissione chirurgica. Poi da Copeman e Ackerman come noduli consistenti in un’erniazione di tessuto adiposo sottocutaneo attraverso la fascia superficiale[1], infine da Santoro come lipomi adesi al tessuto fasciale fibroso [4].
Dopo una serie di autopsie, Copeman concluse che questi noduli erano il risultato di erniazioni del tessuto adiposo attraverso la fascia neurovascolare al di sotto della fascia superficiale. Le osservazioni di Santoro, invece, identificano questi noduli (inizialmente descritti come strutture nodulari) come lipomi adesi al tessuto fasciale fibroso ingeneratosi lungo la cresta iliaca [4].
All’indagine ecografica appare come una lesione ipoecogena del sottocute, ben circoscritta in corrispondenza della parte superiore della cresta iliaca (in uno o entrambi i lati) non vascolarizzata.
DESCRIZIONE
La presenza contemporanea di dolore e parestesie ovvero di deficit muscolare e sensitivo, è spesso conseguenza sofferenza neurogena dovuta a compressione della radice nervosa o dei nervi periferici. Casi in cui hanno luogo in coesistenza due fenomeni contrastanti: il primo è responsabile di un’ipereccitabilità delle fibre nervose che è causa di attività ectopica; il secondo da una riduzione della trasmissione degli impulsi e della velocità di conduzione nervosa.
Da un punto di vista anatomo-funzionale questo stadio è caratterizzato da una riduzione del flusso ematico radicolare con possibile presenza di edema. Quando un nervo che serve un dato muscolo subisce un danno, il muscolo esprime la propria sofferenza reagendo con una involuzione: l’ischemia radicolare causa il blocco del trasporto assonale, determinando una degenerazione tissutale tale da comportare importanti ricadute negative sulla capacità muscolare (ipotrofia o atrofia neurogena) e sui riflessi osteo-tendinei.
La progressione del processo atrofico è piuttosto rapida nella fase iniziale: gli effetti sono visibili in pochi giorni e la perdita di massa cellulare può superare l’80% in pochi mesi, in casi estremi la fibra muscolare si riduce ad un ammasso di nuclei cellulari con pochissimo sarcoplasma. In tempi relativamente brevi, la porzione di tessuto muscolare perso viene sostituito da tessuto adiposo e fibroso; in tempi medio lunghi, invece, è stata dimostrata una vera e propria scomparsa delle miofibrille, probabilmente per apoptosi.
CLINICA
Le osservazioni cliniche hanno consentito di registrare la presenza di caratteristiche meccaniche comuni:
- Pronazione del calcagno
- Intrarotazione della tibia
- Valgismo delle ginocchia
- Slittamento laterale del bacino (con adattamento della colonna vertebrale)
In queste condizioni si sviluppano adattamenti che obbligano alcuni distretti ad una compensazione insana, tale da rendere temporaneamente tonica la funzione di muscoli che invece dovrebbero essere fasici. È il caso, tra gli altri, di:
- Peroneo, elevatore lungo delle dita del piede
- Bandeletta laterale, bicipite femorale
- Gluteo medio, tensore di fascia lata, ileo-psoas
- Massa comune dei muscoli lombari
 |
|
 |
|
 |
|
 |
|
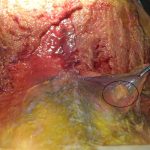 |
|
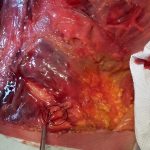
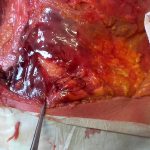
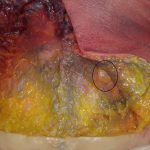
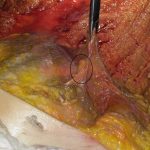
| Immagini Claudio Santoro, “segni di ipotrofia neuropatica”, dissezione anatomica area lombare, Universitè Bordeaux Segalen, 11-14 Aprile 2017 |
Nella zona lombare, lo stato doloroso ipotrofico della muscolatura lombare, talvolta esteso all’arto inferiore, pone in evidenza due tipologie di segni:
- struttura lipomica, apparentemente nodulare (condizione dettata dallo stato di alterazione dei tessuti), nel numero di una o più per lato, affusolata nella forma e variabile nelle dimensioni (fino a cinque centimetri circa di lunghezza; fino a tre centimetri di larghezza), posta lungo il margine della cresta iliaca, unilateralmente o bilateralmente (condizione dettata dalle caratteristiche dell’alterazione in atto). Quando attivo (tessuto fibrotico rigido, voluminoso e sintomatico), il paziente lamenta sintomi riconducibili verosimilmente ad una lombalgia, o lombocruralgia (L2-L3, L3-L4) in atto (acuta o subacuta). Quando silente (tessuto fibrotico elastico, poco voluminoso e asintomatico) segnala alterazioni pregresse ormai compensate, ma non necessariamente risolte.
- adesione patologica contratta del tessuto fibroconnettivale, avente l’aspetto tipico di una membrana sclerotica ricoprente l’intera fascia toraco-lombare nella sua porzione lombo-sacrale (estensione legata all’intensità e alla durata del processo infiammatorio). In sua presenza (tessuto fibrotico rigido e voluminoso), il paziente lamenta sintomi riconducibili verosimilmente ad una lombalgia, lombosciatalgia (L4-L5, L5-S1) o lombocruralgia (L2-L3, L3-L4) ormai cronicizzatasi.
ESAME OBIETTIVO
Fase ispettiva – sensibile riduzione del trofismo (massa muscolare), soprattutto della struttura glutea; postura generalmente antalgica, con la muscolatura lombare paravertebrale in stato di ipertono monolaterale soprattutto nella fase acuta dell’alterazione; rachide lombare tendente a perdere la sua fisiologica lordosi; bacino in disallineamento con contestuale difficoltà alla deambulazione; dolore lombare (segmento di interesse) accentuato dai movimenti del rachide (soprattutto latero-flessione dal lato opposto) e dal ponzare.
Fase palpatoria – strutture nodulari presenti lungo il decorso dell’osso iliaco, la cui palpazione provoca fastidio (iperestesia) o dolore, localizzato o irradiato alle gambe (decorso nervo ischiatico o, più precisamente, coinvolgente bandeletta laterale e bicipite femorale, estensore lungo delle dita del piede, peroneo lungo, estensore lungo dell’alluce); muscolatura paravertebrale e glutea risulta contratta (gluteo medio); deficit della sensibilità cutanea o della funzione muscolare (evidente perdita di forza).
EVOLUZIONE DEL DOLORE
Il dolore lombare si sviluppa strutturandosi su due fasi ben distinte:
- di preparazione al conflitto, caratterizzata da raffreddamento della zona interessata dall’alterazione, tendenza alla cronicizzazione dello stato di affaticamento delle strutture dinamiche direttamente chiamate in causa, aumento dei livelli di stress psicofisico, ecc.. Questa fase è caratterizzata dalla sofferenza della struttura neuro-muscolare: in particolare: della massa comune dei muscoli lombari e del gluteo medio, con eventuale interessamento di bicipite femorale e peroneo (il tentativo di soddisfare le mutate esigenze meccaniche, determina il sovraccarico funzionale dei tessuti neuromuscolari chiamati al contenimento della caduta);
- di reazione al conflitto, caratterizzata da raffreddamento della zona interessata dal trauma, pallore più o meno diffuso nella zona cutanea d’interesse, rigidità delle strutture tissutali coinvolte, ecc. . In questa fase hanno luogo la sclerotizzazione del connettivo e l’alterazione del trofismo muscolare, prevalentemente nelle aree lombare e sacro-iliaca (tentativo di riequilibrare le tensioni dovute al mutato rapporto di forze determinato dal sovraccarico funzionale dei tessuti neuromuscolari). Gluteo medio e peroneo si avviano all’atrofia con formazione di aderenze lungo la cresta iliaca, area interessata dalla presenza dei dolentissimi Noduli di Copemann.
La reazione al conflitto scatena l’insorgenza del dolore a livello lombare che, quando non dipendente da patologia conclamata, è soggetta a 3 stadi evolutivi (muscolare, articolare, neurologico):
- Ogni lombalgia è frutto di un’alterazione della funzione meccanica determinata da una limitazione motoria, scaturita da un conflitto in contro-resistenza (CCR) ovvero un trauma improvviso, inaspettato, gravissimo, che si verifica a livello tendino-muscolare coinvolgendo tutte le strutture impegnate nell’esecuzione di un lavoro in fase di estensione.
- Ogni CCR determina una instabilità delle strutture ossee interessate con una conseguente limitazione funzionale delle giunture articolari.
- Ogni limitazione escursionale delle giunture articolari determina a livello vertebrale, una sofferenza del disco (con o senza protrusioni, estrusioni o fenomeni degenerativi) con riduzione dello spazio intersomatico, eventuale costrizione del foramen vertebrale e possibile compressione della radice nervosa interessata.
TRATTAMENTO
Il trattamento conservativo prevede lo scollamento tissutale manuale ed il riequilibrio meccanico del bacino con scomparsa immediata del dolore. Utilissima la rieducazione funzionale. Possibile anche la procedura chirurgica o infiltrativa, invasive, poco pratiche e spesso inefficaci.
NOTE
- Andreotti, Taddei, pp. 228, 2000.
- Ries E, Episacroiliac lipoma, in Amer J Obstet Gynec, nº 34, 1937, p. 490.
- Copeman WSC, Ackerman WL, “Fibrositis” of the back, in Quart J Med, nº 13, 1944, pp. 37-51.
- Santoro C, “segni di ipotrofia neuropatica lombare”, in Approccio chiropratico al dolore lombare neuropatico, XII INTERNATIONAL MULTIDISCIPLINARY FORMATION COURSE ON HEADACHE – III LATIN-MEDIATERRANEAN WORKSHOP ON MIGRAINE, 31.03.2012, Sorrento (NA)
BIBLIOGRAFIA
- Lupo Andreotti, Marzio Taddei, Patologia dolorosa muscolo-scheletrica di comune riscontro nella medicina pratica, SEE Editrice Firenze, 2000, ISBN 88-8465-028-3.
- Claudio Santoro, Mal di schiena – semeiotica, diagnosi e tecniche di normalizzazione, Cavinato Editore International Brescia, 2013, ISBN978-88-89986-21-9

