L’altro Mal di Schiena
Segni di Ipotrofia e Noduli di Copeman
di Claudio Santoro DO DC
di Claudio Santoro DO DC
Per mal di schiena si è soliti intendere una forma molto diffusa di dolore o fastidio aspecifico della regione lombare bassa, lombosacrale e/o sacroiliaca, talora irradiato al primo prossimale degli arti inferiori. Tra i disturbi a maggior impatto sociale ed economico (soprattutto nel mondo occidentale), è un dato di fatto che la lombalgia sia dada considerarsi come il risultato di una serie di fattori che, quotidianamente, condizionano solo indirettamente la colonna vertebrale (forza di gravità, sedentarietà, fattori psicologici, emozioni, attività lavorativa, problemi degenerativi, ecc.), poiché inevitabilmente in carico alle strutture di sostegno (muscoli), cui spesso si associano fattori costituzionali (patrimonio genetico, età, sesso, statura, dimensioni del canale spinale): non può e non deve, pertanto, essere considerata una patologia in senso stretto quanto, piuttosto, un’alterazione della funzione, evidentemente frutto di squilibri che coinvolgono diverse strutture corporee.
L’odierna quotidianità è purtroppo caratterizzata da condizioni di scarsa mobilità che proiettano l’individuo in stili di vita evidentemente sedentari, non dissimilmente rispetto a quanto si verifica nei normali processi degenerativi d’invecchiamento. La condizione di immobilità distrettuale (lunghi periodi trascorsi in posizione seduta, talvolta in posizione ergonomicamente non idonea) genera dolore e perdita progressiva di funzione, insorta per effetto degli adattamenti connettivali ad una più breve distanza fra l’origine della fibra e la sua inserzione (Viderman, 1986). Il prolungarsi del periodo di immobilizzazione, oltre a generare una repentina degenerazione del tessuto connettivo:
dalla terza settimana avvia lo sviluppo di abnormi reticoli tra fibre collagene preesistenti e nuove, alterazione della dinamica del turnover del collagene (sintesi/lisi), deposizione disordinata di nuove fibre collagene all’interno del preesistente tessuto collagene (Loitiz et al.
I tessuti connettivi sono sensibili ad una diminuzione delle forze meccaniche più di quanto non lo siano ad un progressivo aumento (Tipton et al., 1986). Diversi autori (Loitiz et al., 1988; Akenson et al., 1967, 1973, 1986, 1990; Woo et al., 1975, 1982, 1990; Arem e Madden, 1976) hanno rilevato che la mancanza temporanea di stimoli meccanici (periodi di immobilità relativa) genera modifiche strutturali adattive difficilmente regredibili. Cambiamenti che sono riferibili a variazioni nell’orientamento delle fibre del connettivo (Burke e Evans et al. 1960; Enneking e Horowitz 1972; Akenson et al. 1973, 1980, 1986; Videman, 1986; Hardy, 1989; Jaervinen e Letho, 1993), ovvero nella quantità e nella qualità della sostanza amorfa di base (tipica del tessuto connettivo) con una ridotta concentrazione di acqua e glicosaminoglicani (GAGs), da cui una riduzione della lubrificazione interfibrillare e conseguente formazione di aderenze (perdita di capacità di scorrimento) all’interfaccia fibra-fibra (Akeson et al., 1980), otrechè tra tendini e tessuto connettivo circostante. La formazione disordinata di nuove fibre collagene nel tessuto esistente, limita il movimento ed altera la plasticità delle strutture connettivali (Peacock, 1996).
La proliferazione e la sclerotizzazione del tessuto fibrograssoso in area articolare, unitamente alla limitazione della capacità escursionale articolare, erosione delle cartilagini e formazione di osteofiti, rientrano tra quelle modificazioni strutturali che si verificano durante il periodo di scarso o inidoneo movimento. Esse sono in stretto rapporto di relazione all’entità di riduzione del movimento, alla durata della limitazione, alla postura adattiva maturata, alle superfici di contatto ed alle pressioni indotte sulle superfici articolari. Tanto più è lungo il periodo di limitazione della funzione, tanto più tempo sarà necessario per ripristinare una idonea capacità a muovere correttamente (Burke e Evans et al., 1960).
Potenziali biomarcatori della disfunzione meccanica, Segni di ipotrofia e noduli di Copeman sono presenti in buona parte delle persone con dolori lombari, nella fase clinica vengono spesso trascurati in favore di verosimilmente asintomatiche lesioni discali od ipotetiche alterazioni radicolari.
Essi consistono in uno o più lipomi (a grappolo) che causano dolore alla parte bassa della schiena, spesso evidenziati da alterazioni della funzione meccanica durante stazione eretta, indissolubilmente legati ad alterazioni del trofismo muscolare di gluteo medio, tensore di fascia lata, bandeletta laterale, vasto laterale, peronei ed elevatore lungo delle dita, così rendendo difficili la seduta o qualsivoglia altro movimento. Sembra la loro alterazione sia strettamente legata alla prima fase degenerativa del conflitto in contro-resistenza (CCR).
Questa alterazione è stata descritta per la prima volta da Ries nel 1937 come lipoma episacro-iliaco, il cui trattamento include iniezioni di anestetici o escissione chirurgica. Poi da Copeman e Ackerman come “noduli” consistenti in erniazioni del tessuto adiposo attraverso la fascia neurovascolare al di sotto della fascia superficiale (Andreotti, Taddei, pp. 228, 2000), infine da Santoro che, nel periodo 2006-2010, supportato nella clinica dalle evidenze rese da molteplici esami dissettori, identifica questi “noduli” come “lipomi adesi al tessuto fasciale fibroso” ingeneratosi lungo la cresta iliaca (Santoro C., 2012).
All’indagine ecografica appare come una lesione ipoecogena del sottocute, ben circoscritta in corrispondenza della parte superiore della cresta iliaca (in uno o entrambi i lati) non vascolarizzata.
L’esame obiettivo pone in risalto:
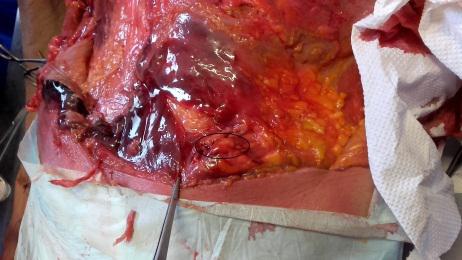
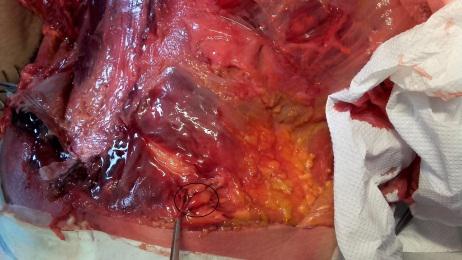
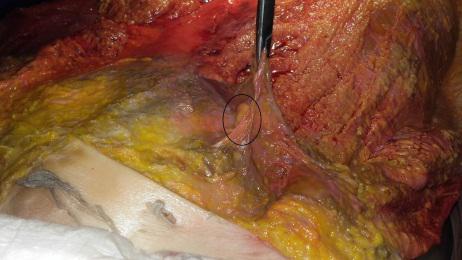
Fase ispettiva – sensibile riduzione del trofismo (massa muscolare), soprattutto della struttura glutea; postura generalmente antalgica, con la muscolatura lombare paravertebrale in stato di ipotrofismo monolaterale soprattutto nella fase acuta dell’alterazione; rachide lombare tendente a perdere la sua fisiologica lordosi; bacino in disallineamento con contestuale difficoltà alla deambulazione; dolore lombare (segmento di interesse) accentuato dai movimenti del rachide (soprattutto latero-flessione dal lato opposto) e dal ponzare.
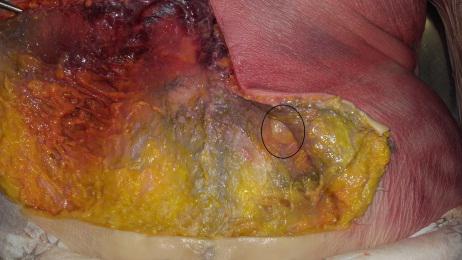
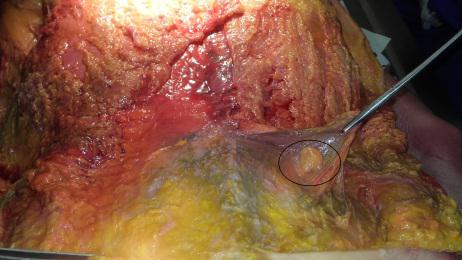
Fase palpatoria – strutture nodulari presenti lungo il decorso dell’osso iliaco, la cui palpazione provoca fastidio (iperestesia) o dolore, localizzato o esteso alle gambe (bandeletta laterale, vasto laterale e bicipite femorale, estensore lungo delle dita del piede, peronei, estensore lungo dell’alluce); fibrosità della muscolatura paravertebrale e glutea; deficit della sensibilità (addormentamento) o della funzione muscolare (evidente perdita di forza).
A livello lombo-sacrale, come evide
struttura lipomica (nel numero di una o più per lato), affusolata nella forma e variabile nelle dimensioni (fino a cinque centimetri circa di lunghezza; fino a tre centimetri di larghezza), posta lungo il margine della cresta iliaca, unilateralmente o bilateralmente, incapsulata in tessuto fibrotico rigido, relativamente voluminosa, quando attiva pone il paziente in condizioni da lamentare sintomi riconducibili ad una lombalgia, con dolore urente (trafittivo); quando silente, fastidio.
adesione patologica contratta del tessuto fibroconnettivale, avente l’aspetto tipico di una membrana sclerotica ricoprente l’intera fascia toraco-lombare nella sua porzione lombo-sacrale (estensione legata all’intensità e alla durata del processo infiammatorio). Fibrotica e rigida, in sua presenza il paziente lamenta sintomi riconducibili ad una lombalgia, con dolore urente (estensivo).
La condotta terapeutica deve tener conto degli effetti assolutamente non favorevoli che lo stato di riposo assoluto od immobilità hanno sul decorso dell’alterazione, poiché in grado di contribuire a rallentare la guarigione e cronicizzare la lesione. È ormai assunto che i fibroblasti hanno una notevole capacità proliferativa in seguito a stimoli lesivi: nel giro delle 48 ore successive all’evento primo, infatti, comincia un processo proliferativo che continua aumentando in maniera progressiva ed esponenziale per ulteriori 20 giorni circa. Maggiore è il periodo di permanenza nello stato di alterazione, più complessa sarà la fase di ripristino degli equilibri funzionali.
La scelta delle tecniche di volta in volta utilizzate, opportunamente mutuate dalla letteratura osteopatica e/o chiropratica, non può che essere dettata da: condizioni generali (di salute e fisiche) del paziente, sintomi denunciati, alterazioni funzionali registrate, ecc.
Considerato che le tecniche di mobilizzazione dovrebbero essere usate secondo necessità ed opportunità, graduate in base al feedback del paziente, alla definizione dell’iter terapeutico ed all’esperienza clinica dell’operatore, nel trattamento dei disturbi tipici del “mal di schiena”, si ritiene sia utile prendere in considerazione diverse fasi d’intervento: grado, arco di movimento, forza, direzione, velocità e durata appropriati, idonei al raggiungimento degli scopi specifici del trattamento (Arem e Madden, 1976).
Ogni intervento in correzione teso ad alleviare le sofferenze generate dalle lesioni di cui si è fin qui discusso, andrebbe affrontato definendo due momenti principali:
1. fase neuro-muscolare e connettiva, finalizzata a ridurre le rigidità tissutali, migliorandone funzione. Mobilizzazioni tissutali lente, progressive e prolungate, con movimenti delicati ma decisi, rispettosi o meno della direzione di fibra, all’uopo associati a pressioni ischemiche, devono puntare a:
ripristinare la mobilità dei tessuti salvaguardando il movimento tissutale fisiologico (risoluzione delle aderenze in essere);
produrre iperemia locale per diminuire il dolore e regolare il flusso di substrati e metaboliti (eliminazione delle tossine infiammatorie);
orientare le fibre di collagene nel modo più idoneo, così da resistere ai carichi di natura meccanica (aumento delle capacità elastiche tissutali);
stimolare i meccanocettori per inibire i messaggi afferenti nocicettivi (eliminazione del dolore).
2. Fase articolare, teso dapprima a raggiungere un arco di movimento non doloroso, così da stimolare l’orientamento delle fibre di collagene (incremento dell’agitazione del liquido tissutale, prevenzione o risoluzione di aderenze tra fibre, effettuazione di stiramenti longitudinali, ripristino della normale funzione, riduzione di eventuali corpi mobili liberi); quindi il raggiungimento del massimo arco disponibile (barriera funzionale), prolungando per qualche secondo la permanenza in posizione, così da determinare l’allungamento permanente del collagene (interruzione delle aderenze capsulari, riduzione del dolore e miglioramento della funzione). In ultima analisi, laddove necessari, una manovra di minima ampiezza e massima velocità sviluppata alla fine dell’arco di movimento (barriera strutturale), tale da: sbloccare le articolazioni interessate (L4-L5-S1 e sacro-iliaca), ridurre lo spostamento intra-articolare, eliminare la condizione di compressione e iperpressione (interruzione di aderenze periferiche), limitare al massimo ogni fattore di rischio, ripristinando una funzione completa ed indolore.
Infine la fase rieducativa, utile a consentire il miglioramento ed il potenziamento delle capacità di equilibrio e coordinazione motoria attraverso un programma di lavoro teso a correggere la funzione motoria e colmare gli squilibri meccanici da cui si è ingenerato il dolore.
Claudio Santoro, Mal di Schiena, Cavinato Editore International, Brescia 2010.
J.H. Clay, D.M. Puonds, Fondamenti clinici della massoterapia, Piccin editore, 2009. J.p.Barral, A. Crobier, manipolazione dei nervi periferici, E.S.O.M.M., 2005.